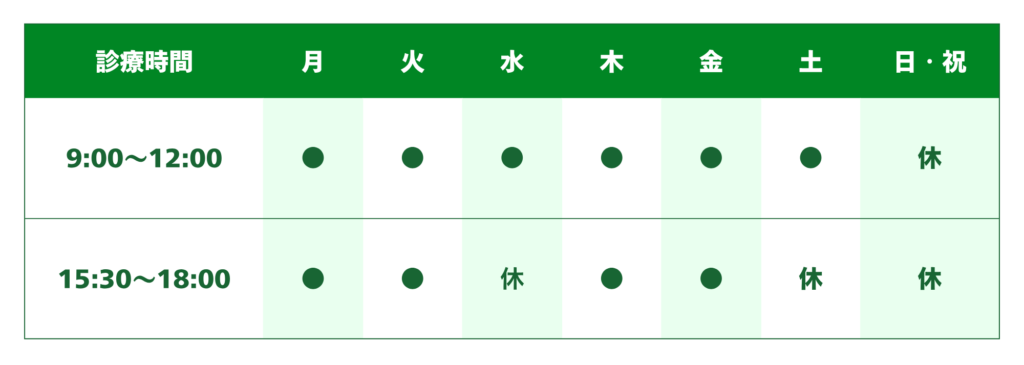
午前診療時間 : 9:00〜12:00
午後診療時間 : 15:30〜18:00
休診日 : 水曜午後・土曜午後・日・祝
お問い合わせ
0532-63-7755
糖尿病は高血糖が続くことで全身の血管を傷つけます。その中でも、眼の奥にある網膜の細い血管が障害され、出血やむくみを引き起こす状態が「糖尿病網膜症」です。
初期は自覚症状がありませんが、進行して症状が出る頃には深刻な状況になっていることが多いため、定期的な眼底検査が欠かせません。
糖尿病網膜症は、進行度合いによって大きく3つの段階に分類されます。
網膜症の初期段階です。細い血管が脆くなり、小さな出血(点状出血)や血管のコブ(毛細血管瘤)、硬性白斑(脂質成分の漏れ)が見られます。
血管が詰まり、網膜の一部が酸素不足(虚血)に陥った状態です。血流が途絶えた部分が白く見える「軟性白斑」が現れます。
重症の状態です。酸素不足を補おうとして、異常な血管(新生血管)が発生します。新生血管は非常に脆いため、容易に破綻して大きな出血を引き起こします。
網膜の中心部であり、視力の要である「黄斑」にむくみ(浮腫)が生じる状態です。どの病期であっても合併する可能性があり、視力低下の主な原因となります。
当院では的確な診断を行い、それぞれの病態に合わせて最適な治療計画をご提案します。
虚血状態の網膜にレーザーを照射し、新生血管の発生を予防、または活動を抑えます。視力を回復させるためのものではなく、「これ以上の悪化と失明を防ぐ」ための重要な治療です。
黄斑浮腫を引き起こす原因物質(VEGF)を抑える薬剤を眼の中に注射します。むくみを引かせることで視力の維持・改善を目指します。多くの場合、定期的な継続治療が必要です。
以下のような重症な場合には手術が必要となります。
糖尿病網膜症は「内科との連携」と「適切なタイミングでの専門加療」が重要です。
 芳賀 史憲
芳賀 史憲糖尿病網膜症はかつて失明原因の第1位でしたが、現在は早期発見と適切な治療により、視力を守れる可能性が飛躍的に高まっています。私はこれまで基幹病院で数多くの重症例を執刀してまいりましたが、そこで痛感したのは、自覚症状が出る前の受診がいかに重要かということです。内科の数値が安定していても、眼の病変は静かに進むことがあります。豊かな視力を一生守るために、ぜひ定期的な眼底検査を習慣にしてください。。



受付時間:診察時間終了30分前まで
休診日:水曜午後・土曜午後・日・祝
受付方法:初診のかたは、直接来院ください。受付順に検査をご案内しますが、検査の内容、予約状況によって順番が前後します。
再診:予約制です。急患は随時受付します。